Stroke är den tredje vanligaste dödsorsaken i Sverige efter sjukdom i hjärtats kranskärl och tumörsjukdomar. Stroke är dessutom en av de vanligaste orsakerna till funktionshinder.
Varje år insjuknar i snitt 25 000 personer i Sverige i stroke, antingen av en blodpropp i hjärnan (akut ischemisk stroke) eller av ett brustet blodkärl i hjärnan (hjärnblödning). Ytterligare knappt 10 000 personer drabbas av ett varningstillstånd för stroke som kallas TIA, transitorisk ischemisk attack.
Glädjande nog har antalet strokedrabbade minskat under det senaste dryga decenniet, trots en ökande och allt äldre befolkning. Minskningen ses främst bland de äldre. Risken för stroke ökar med ökande ålder, men ungefär var sjätte person som drabbas av stroke är yngre än 65 år.
Stroke kommer ofta som en blixt från klar himmel. Symtomen utvecklas inom loppet av några sekunder eller minuter.
![Ikon stroke]()
Typiska symtom på stroke är plötslig debut av:
Förlamning eller känselnedsättning i kroppens ena sida
Talsvårigheter
Förlust av delar av synfältet
Svår huvudvärk
Vid TIA drabbas man av liknande symtom, men dessa är i regel lindrigare och övergående inom ett dygn.
Typiska strokesymtom är en plötslig känselnedsättning eller förlamning av hela eller delar av kroppens ena sida, eller som förlust av synfältet i någon riktning. Talsvårigheter är också ett vanligt symtom. Det kan då vara svårt att formulera ord, artikulera eller att förstå vad andra säger. I vissa fall kan insjuknandet vara mindre dramatiskt med lindriga eller till och med övergående symtom.
Några vaknar med symtom
Inte sällan sker insjuknandet under natten och personen vaknar med symtomen. Många går också och lägger sig när de känner symtom och hoppas att de ska gå över med lite sömn eller vila. Så ska man absolut inte göra eftersom det minskar möjligheten till bästa behandling.
Subaraknoidalblödning
Insjuknandet i stroke är i regel smärtfritt, utom vid främst subaraknoidalblödning vars vanligaste symtom är en akut sprängande huvudvärk, ofta i kombination med kräkningar och påverkan på medvetandet.
Majoriteten har mild stroke
Majoriteten av de stroke som inträffar i Sverige är milda enligt den standardiserade skala som tillämpas på sjukhus runt om i världen. Av de som bedöms enligt skalan har cirka 65 procent en lindrig stroke och endast 6 procent en svår stroke. Att en stroke är mild behöver emellertid inte automatiskt innebära att patienten inte kan få kvarstående funktionsnedsättning av något slag.
Ring 112
Misstänkt stroke och TIA är akuta tillstånd. Behandling av stroke måste ske snabbt. Skadan i hjärnan är inte fullt utvecklad direkt efter insjuknandet, utan utvecklas efter hand under de första timmarna och dygnen. Ju snabbare en diagnos kan ställas och ju snabbare patienten får behandling, desto fler liv kan räddas och desto större är chanserna att kvarstående funktionsbortfall blir få eller inga alls.
Oftast är det någon anhörig eller annan person som är i närheten som ringer efter ambulans. Personen som insjuknat är sällan fullt medveten om att det hänt något allvarligt som kräver akut sjukhusvård. Ring 112 och be om en ambulans!
AKUT-testet
Om du misstänker att en person har drabbats av en stroke bör du göra AKUT-testet där AKUT står för Ansikte, Kropp, Uttal, Tid.
Ansikte - Be personen le. Vid stroke hänger den ena mungipan inte alltid med.
Kropp - Be personen lyfta armarna och hålla upp dem i 10 sekunder. Vid stroke faller den ena armen ned.
Uttal - Be personen upprepa en enkel mening. Vid stroke kan talet vara sluddrigt och den drabbade har svårt att hitta ord.
Tid - Misslyckas personen med något av ovanstående rör det sig om misstänkt stroke och man bör omedelbart ringa efter en ambulans.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28
Stroke är samlingsnamnet på det tillstånd med plötsliga symptom som uppstår när en del av hjärnans nervvävnad påverkas av hämmad syretillförsel. Det finns tre huvudtyper av stroke ‒ akut ischemisk stroke, som orsakas av en blodpropp, intracerebral blödning, som är en blödning i hjärnvävnaden, samt subaraknoidalblödning, som är en blödning i hjärnhinnan.
Akut ischemisk stroke svarar för cirka 85 procent av alla fall av stroke. Resterande 15 procent är någon form av blödning.
Akut ischemisk stroke
En akut ischemisk stroke orsakas av en blodpropp som täpper till något av hjärnans blodkärl och stoppar eller kraftigt hämmar blodförsörjningen till de nervceller som normalt får sitt blod via kärlet. Ju större det tilltäppta blodkärlet är och ju närmare halspulsådrornas ingång till hjärnan proppen fastnar, desto större område av nervvävnaden drabbas av nedsättningen i syretillförseln.
Vid syrebrist kan nervcellerna inte fungera normalt och om blodflödet är mycket nedsatt eller stoppas helt dör nervcellerna i den berörda delen av hjärnan. När nervcellerna dör uppstår en svullnad som kan förvärra skadan ytterligare och i värsta fall leda till döden.
Förmaksflimmer vanligaste orsaken
Den vanligaste enskilda orsaken till stroke är en blodpropp till följd av förmaksflimmer. I hjärtats vänstra förmak finns en liten ficka som kallas förmaksörat. Vid förmaksflimmer står blodet i förmaksörat mer eller mindre stilla, vilket ökar risken för att en propp ska bildas. Blodproppen kan följa med blodströmmen upp till hjärnan och orsaka stopp av blodflödet i något av kärlen. Risken att drabbas av stroke, oberoende av andra riskfaktorer, är 5–6 gånger högre om man har förmaksflimmer jämfört med om man inte har det.
Proppar kan bildas på flera ställen
En blodpropp kan också bildas i någon av halspulsådrorna. Förkalkning i dessa kärl leder till förträngningar med plack. Om placket brister kan det bildas en blodpropp som följer med blodet upp till hjärnan.
Slutligen kan blodproppar också bildas i små blodkärl i de djupa delarna av hjärnan, där de drabbar de långa banorna för kraft och känsel.
Hos framför allt hos patienter yngre än 65 år, hittar man ibland ingen säker orsak till insjuknandet i akut ischemisk stroke.
Hjärnblödning
Det finns två olika typer av hjärnblödning – intracerebral blödning och subaraknoidalblödning.
Intracerebral blödning
Vid en intracerebral blödning, som är den vanligaste formen av hjärnblödning, är ett blodkärl försvagat på grund av åderförfettning eller högt blodtryck. Om kärlet brister och blod läcker ut i hjärnan eller i hjärnans vätskefyllda hålrum, förstörs nervceller och nervbanor i den omgivande hjärnvävnaden. Dessutom ökar trycket inne i huvudet eftersom hjärnblödningen tar plats.
Subaraknoidalblödning
Subaraknoidalblödning beror oftast på att ett pulsåderbråck eller annan kärlmissbildning har brustit och blod läcker ut i det så kallade subaraknoidalrummet, som är utrymmet mellan de två innersta hjärnhinnorna. Utrymmet är fyllt med ryggmärgsvätska som dämpar och skyddar hjärna och ryggmärg. Blödningen ökar trycket inne i kraniet, vilket leder till att hjärnan trycks samman och kan skadas. Dessutom finns risk för ytterligare blödningar.
TIA ‒ en varningssignal
TIA, som står för transitorisk ischemisk attack, är en övergående attack som signalerar att blodflödet i något av hjärnans kärl har hämmats eller stoppats under en kortare tid. Flödet har dock kommit igång igen av sig själv så snabbt att hjärnvävnaden inte fått någon allvarlig skada. Symptomen vid TIA är kortvariga och en typisk attack pågår under några minuter upp till några timmar.
En TIA medför kraftigt ökad risk för en kommande stroke, särskilt under den närmaste tiden. Det är viktigt att snabbt komma till sjukhus och få förebyggande behandling som minskar risken för en framtida stroke.
Tyst hjärninfarkt
Tidigare trodde man att en hjärninfarkt alltid gav symptom på stroke. Men forskning under de senaste årtiondena har visat att tysta små hjärninfarkter, det vill säga hjärninfarkter som inte ger symptom och som oftast är lokaliserade i de djupa delarna av hjärnan, inte är ovanliga bland äldre personer som undersöks med datortomografi (DT) eller magnetresonanstomografi (MR). Definitionsmässigt är en tyst infarkt inte en stroke och den ger inga synliga fysiska funktionsnedsättningar. Tysta hjärninfarkter är dock kopplade till riskfaktorer, och innebär en viss ökad risk för minnessvårigheter och hjärt-kärlhändelser. Utredning och behandling av riskfaktorer är därför viktigt om en tyst hjärninfarkt upptäcks.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28
Mellan 80 och 90 procent av alla fall av stroke beror på påverkbara riskfaktorer. Det är med andra ord möjligt att förebygga stroke, både rent medicinskt och genom sunda livsstilsval.
Minskning av antalet fall
Under det senaste dryga decenniet har antalet fall av stroke minskat i Sverige, mycket tack vare att vi röker allt mindre samtidigt som fler får effektiv behandling för högt blodtryck, blodfettsrubbningar, förmaksflimmer och diabetes.
Många riskfaktorer går att påverka
De viktigaste påverkbara och behandlingsbara riskfaktorerna för stroke är
De viktigaste riskfaktorerna för stroke är
högt blodtryck
förmaksflimmer
rökning
diabetes
låg grad av fysisk aktivitet
blodfettsrubbningar
hög alkoholkonsumtion
droganvändning
långvarig psykosocial stress
Förmaksflimmer och stroke
Den vanligaste enskilda orsaken till stroke är en blodpropp till följd av förmaksflimmer. I hjärtats vänstra förmak finns en liten ficka som kallas förmaksörat. Vid förmaksflimmer står blodet i förmaksörat mer eller mindre stilla, vilket ökar risken för att en propp ska bildas. Blodproppen kan följa med blodströmmen upp till hjärnan och orsaka stopp av blodflödet i något av kärlen.
Behandling med blodförtunnande medel
För att förebygga stroke och återinsjuknande bör patienter med förmaksflimmer behandlas med blodförtunnande medel. Länge var warfarin (Waran) den vanligaste behandlingen, men den ersätts nu i allt högre grad av läkemedel som går under samlingsnamnet NOAK (non-vitamin K antagonist oral anticogulantia).
Högt blodtryck och stroke
Högt blodtryck (hypertoni) påskyndar åderförfettningsprocessen och kan skada tunna blodk�ärl inne i hjärnan. Personer med högt blodtryck löper tre gånger större risk att få stroke jämfört med dem som inte har någon blodtryckshöjning. Högt blodtryck är också en viktig riskfaktor för att återinsjukna i stroke.
Hypertonibehandling
Ett välkontrollerat blodtryck minskar kraftigt risken för stroke. År 2024 uppdaterade det europeiska kardiologisällskapet ECSD sina riktlinjer för patienter som behandlas med blodtryckssänkande läkemedel. För de allra flesta vuxna patienter bör det systoliska blodtrycket enligt rekommendationen ligga i intervallet 120–129 mmHg. För äldre och sköra patienter rekommenderas att blodtrycket bör vara ”så lågt som det är praktiskt rimligt”.
Enligt Socialstyrelsens riktlinjer bör läkemedelsbehandling för högt blodtryck kombineras med livsstilsråd. För att hålla blodtrycket nere bör man inte röka, motionera regelbundet, vid behov gå ner i vikt, minska på saltet i maten, undvika negativ stress och vara måttlig med alkohol.
Rökning ökar strokerisken
Rökare har dubbelt så hög risk att drabbas av stroke jämfört med icke-rökare. Särskilt farlig är rökning för personer som redan drabbats av TIA eller akut ischemisk stroke. Kvinnliga rökare löper dessutom större risk att drabbas av stroke än manliga.
Ett totalt rökstopp minskar risken för stroke redan inom ett till två år, och efter tio år finns ingen kvarstående ökad risk jämfört med icke-rökare. Snus ökar inte risken för stroke, men för den som drabbas av stroke och är snusare ökar risken att dö.
Diabetes eller högt blodsocker
Typ 2-diabetes påverkar blodkärlen negativt och är en riskfaktor för stroke. Mer än var femte strokepatient har diabetes.
Vid diabetes är det viktigt med god blodsockerkontroll och att följa läkarens ordinationer vad gäller läkemedel, blodtryck, livsstil och matvanor.
Mycket man kan göra själv
Det finns således mycket man kan göra själv för att minska sin risk för stroke: hålla igång fysiskt, sluta röka, vara måttlig med alkohol och helt undvika droger, kontrollera sitt blodtryck, söka läkare om man känner oregelbunden puls, samt inte minst ta sina förskrivna mediciner.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28
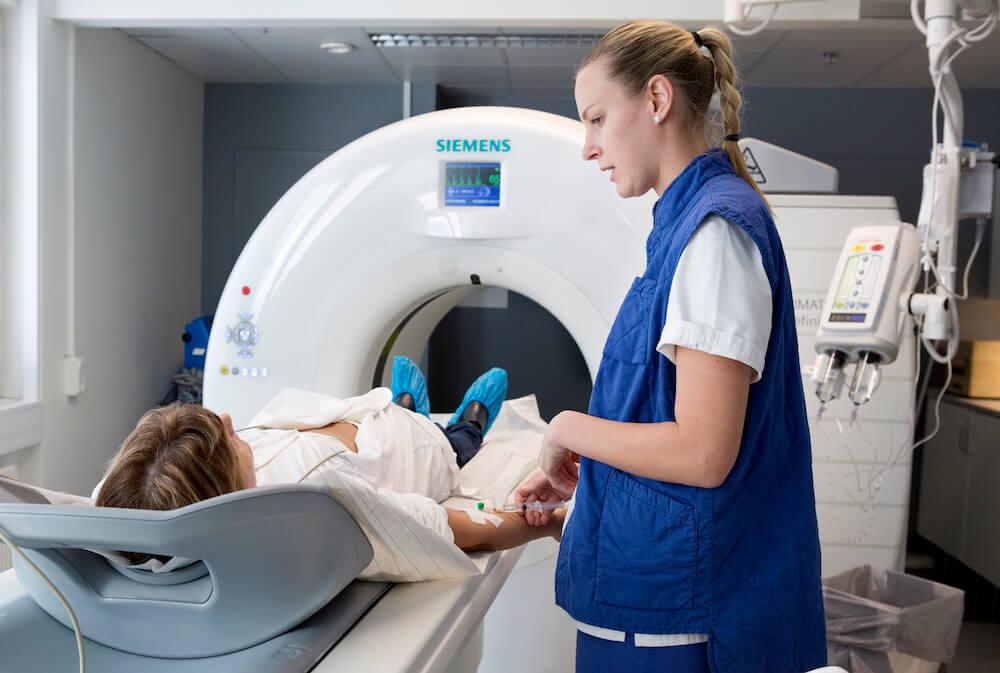
Man kan inte skilja en akut ischemisk stroke från en hjärnblödning bara genom symptomen. På sjukhuset görs därför alltid en tidig datortomografiundersökning av hjärnan för att se om det handlar om en propp eller en blödning. Diagnosen är helt avgörande för vilken behandling som kan sättas in.
Behandling vid akut ischemisk stroke
Om datortomografiundersökningen visar att det handlar om en ischemisk stroke kan undersökningen utökas med en så kallad DT-angiografi, det vill säga en undersökning av kärlen med datortomografiteknik. Med en sådan undersökning kan man få en tydligare bild av blodproppen och hur den påverkar hjärnans blodflöde. Med DT-angiografi eller ultraljud kan man även undersöka halspulsådrorna för att se om de är förträngda.
Trombolys
Proppupplösande behandling, så kallad trombolys, kan ges till vissa patienter i det hyperakuta skedet för att lösa upp den propp som orsakat stroketillståndet och därmed begränsa hjärnskadans omfattning. Trombolys ges som en spruta i armen. Trombolys ökar möjligheten att bli funktionellt återställd efter stroke, särskilt om den ges mycket snabbt efter ett insjuknande. I nuläget stödjer forskningen trombolysbehandling upp till 4,5 timmar efter insjuknandet.
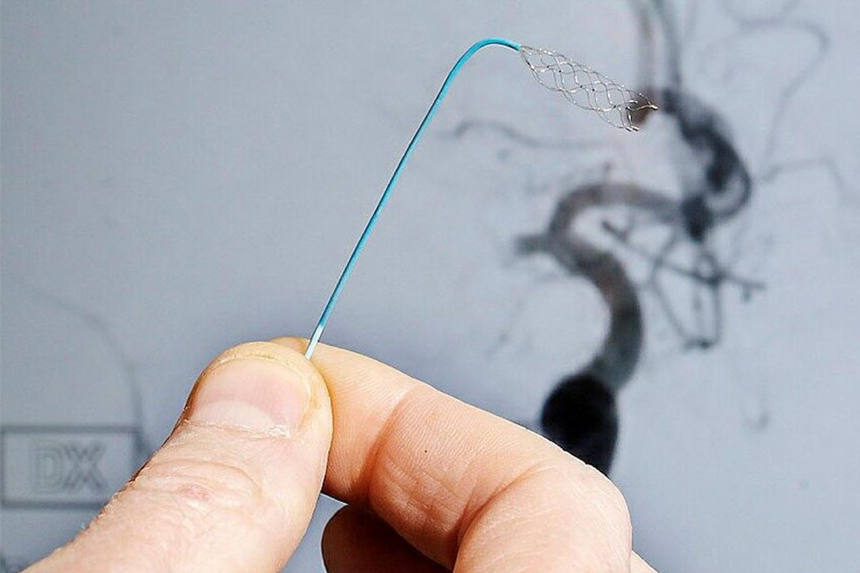
Trombektomi
Sedan tio år tillbaka finns också en metod att mekaniskt kunna ta bort en större blodpropp i hjärnans kärl. Med hjälp av mycket små verktyg som förs genom pulsådersystemet från ljumsken eller armen upp till ett tilltäppt kärl i hjärnan kan blodproppen avlägsnas och blodflödet återställas. Detta kallas trombektomi. Trombektomi kan vara aktuellt vid blodpropp i något av hjärnans stora blodkärl. Ingreppet utförs endast vid specialistkliniker, vilket ställer stora krav på snabba transporter inom landet om det ska vara möjligt att upprätthålla en jämlik vård.
Läkemedel för att förhindra återinsjuknande
För att förhindra återinsjuknande i ischemisk stroke eller TIA består den sekundärpreventiva behandlingen av flera läkemedel i kombination. Det handlar om blodproppshämmande (låg dos acetylsalicylsyra och klopidogrel) och blodtryckssänkande mediciner samt kolesterolsänkande statiner. Eftersom förmaksflimmer är en stark riskfaktor för ischemisk stroke övervakas patientens hjärtrytm på sjukhuset rutinmässigt med EKG. Om man hittar flimmer är behandling med blodförtunnande läkemedel rutin.
Om undersökningen av halspulsådrorna visar på förträngningar kan det bli aktuellt med kirurgi varvid förträngningarna tas bort.
Behandling vid hjärnblödning
Intracerebral blödning
De vetenskapliga beläggen för neurokirurgisk behandling av hjärnblödning är osäkrare än behandlingarna för akut ischemisk stroke. Efter individuell bedömning kan det i vissa fall finnas anledning att öppna skallbenet och suga ut blödningen, särskilt om blödningen sitter ytligt eller i lillhjärnan. Vid blödningar hos patienter som behandlas med blodförtunnande läkemedel ges i regel medel som häver blodförtunningen.
För att på sikt förhindra en ny blödning är blodtryckssänkning den allra viktigaste behandlingen vid intracerebral blödning. Blodtryckssänkande behandling används också i akutskedet vid hjärnblödning.
Subaraknoidalblödning
Subaraknoidalblödning behöver oftast behandlas genom att det brustna kärlet täpps till, antingen genom operation, då det kläms åt med en klämma (clips), eller utan operation, då kärlet lagas via en kateter genom så kallad coiling. Patienter med subaraknoidalblödning vårdas i regel på neurokirurgisk klinik.
Vård på strokeenhet
Vid en stroke påverkas ofta viktiga funktioner, som tal- eller rörelseförmåga. Men funktionsbortfallet behöver inte vara för all framtid. En hjärnskada kan läka, och med rätt stimulans kan hjärnan lära om och lära nytt.
Det är vetenskapligt bevisat att strokepatienter, oavsett ålder och sjukdomens svårighetsgrad, har störst chans att tillfriskna om de vårdas på en avdelning där personalen är specialiserad på vård av stroke. De gynnsamma effekterna syns även fem till tio år efter insjuknandet.
Specialutbildat team
Det specialutbildade teamet vid sjukhusets strokeenhet sköter akutvård, utredning och övervakning och inleder snabbt rehabiliteringen av patienten. I varje team ingår läkare, sjuksköterska, undersköterska, fysioterapeut och arbetsterapeut samt vid behov även kurator, logoped, psykiater, psykolog, neuropsykolog och dietist.
Fastställt vårdprogram för stroke
Specialisterna arbetar efter ett fastställt vårdprogram. Vid utskrivningen från sjukhuset ska strokeenheten samordna ett väl genomdiskuterat och målinriktat vårdprogram med de vårdgivare som tar vid. Patienter med milda till måttliga symptom skrivs numera ut tidigare än förr, under förutsättning att de får rehabilitering i hemmet av ett specialutbildat multidisciplinärt team med kunskap om strokesjukvård.
Huvudmålet ‒ klara vardagen
Beroende på arten och graden av besvär omfattar rehabiliteringen rörelseträning, balansträning samt övningar och aktiviteter som stärker talet och språkförmågan. Dessutom görs en bedömning av personens förmåga att klara dagliga aktiviteter som personlig vård och sysslor i hemmet. Bedömningen underlättar för de närstående och rehabiliteringsteamet att anpassa stöd och träning i varje enskilt fall. Arbetsterapeuten kan ofta föreslå hjälpmedel som underlättar och hjälper även till att bedöma behovet av anpassning av bostaden.
Huvudmålet för rehabiliteringen är att den drabbade ska klara sin vardag, exempelvis kunna äta, dricka, duscha, sköta toalettbesök, klä på sig själv, laga mat, städa och handla. Ett annat mål är att den drabbade ska kunna delta i socialt liv och på sikt kunna återgå i arbete. Det handlar kort sagt om livskvalitet.
Enligt kvalitetsregistret Riksstroke kunde 85 procent av de strokedrabbade som före insjuknandet klarat sig själva, klara sådant som på- och avklädning samt toalettbesök utan hjälp tre månader efter sin stroke.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28
Även om de strokedrabbade helt eller delvis återfår sina fysiska förmågor får många funktionsnedsättningar som inte syns, som kraftig trötthet (fatigue), koncentrationssvårigheter, problem med minnet, depression och svängningar i humöret. Vissa personer genomgår olika grader av personlighetsförändring.
Minne och koncentration efter stroke
Efter stroke kan både minnet – i huvudsak korttidsminnet – och koncentrationen påverkas. Det blir svårt att följa ett samtal med flera personer, slutföra aktiviteter och lära sig nya saker. Mycket av det man ska göra tar längre tid, det kan vara svårt att koncentrera sig och att göra flera saker samtidigt.
Stroke kan också påverka förmågan att orientera sig i tid och rum. Det kan leda till ganska grava förvirringstillstånd, ibland med ändrad tids- och rumsuppfattning. Det kan också bli svårt att bedöma hastigheter eller avstånd. Det är viktigt att ta hänsyn till sådana störningar genom att säkra en lugn och trygg miljö.
Orienteringsförmågan kommer ofta tillbaka gradvis, ibland försvinner störningarna helt.
Psykisk påverkan av stroke
Att drabbas av stroke innebär oftast en svår psykisk påfrestning och kan också förändra känslolivet för den drabbade.
Risken att livskvaliteten försämras är större hos personer med svåra restsymtom och sämre förmåga att självständigt klara det dagliga livet, men kan också drabba dem som är till synes helt återställda. Detta beror då ofta på depression och oro.
Fatigue
Vid stroke kan ett helt spektrum av emotionella reaktioner dyka upp, till exempel förnekande av sjukdom, förtvivlan, förvirring, misstänksamhet, irritabilitet och aggressivitet, även gentemot närstående. Vissa personer genomgår olika grader av personlighetsförändring. Därtill förekommer en mycket speciell form av extrem trötthet (fatigue), som brukar minska med tiden. Fatigue kan inte vilas bort utan kan bara hanteras. Det bästa brukar vara att lägga in många vilopauser och på så sätt försöka förebygga och hantera fatiguen.
Depression och ångest efter stroke
Symtom på ångest och depression kan ha samband med själva strokeskadan i hjärnan. Depressionen kommer ofta smygande och förstärks efter hand under de tre första månaderna efter utskrivningen från sjukhuset. Ofta kan nedstämdheten bero på insikter om att man har fått funktionsnedsättningar. I det läget tänker man kanske inte på att funktionen kan förbättras.
I dag behandlas deprimerade strokedrabbade personer med moderna antidepressiva läkemedel. Utöver att ha effekt på depressionen och oron kan preparaten även till viss del vara effektiva mot andra emotionella symtom som uppkommer till följd av själva hjärnskadan, till exempel mot det som förr kallades ”slagrördhet” eller ”blödighet”, men som nu ofta kallas emotionalism.
Emotionalism
Emotionalism är ett uttryck för brist på kontroll över känslomässiga reaktioner, exempelvis att man gråter fast man blir glad, eller i mer sällsynta fall att man skrattar fast man inte vill det. I båda fallen är personen oftast plågsamt medveten om att reaktionen är obefogad.
De antidepressiva läkemedlen kompletteras ibland med psykologsamtal, psykosocial hjälp eller allmänt känslomässigt stöd för både strokepatienter och deras närstående. Det vetenskapliga värdet av ren psykoterapi är inte visat.
Koppling till demenssjukdom
Stroke fördubblar risken för utvecklandet av så kallad vaskulär demens eller blodkärlsdemens. Den här typen av demenssjukdom beror på att nervcellerna i hjärnan inte får tillräckligt med näring och syre ‒ precis det som händer vid stroke.
Förebyggande arbete mot stroke kan alltså också förebygga demens.Att vara närstående till en strokedrabbad
De negativa känslorna och upplevelsen av att livet är ett enda kaos kan också drabba de anhöriga. Man känner press på sig att vara stark och se till att allt fungerar, samtidigt som man vill undertrycka sina egna känslor av oro, ilska, sorg och besvikelse. Närstående kan också känna skuld inför den sjuka och uppleva krav på sig att ”offra allt” för rehabiliteringen.
Kunskapen om reaktioner hos närstående och hur man kan stödja dem ökar successivt och de anhöriga bör få rådet att fråga rehabiliteringsteamet var man kan få stöd om man skulle behöva det.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28
Lyssna på Hjärt-LungPoddens avsnitt om stroke
Maja, gravid i sjätte månaden berättar om när hon oväntat fick en stroke. En av landets främsta forskare inom området ger sin bild av stroke.
Forskningen om stroke har gjort stora framsteg under kort tid men det krävs fortfarande mycket forskning, inte minst kring hjärnblödning, där behandlingsmöjligheterna i dag är begränsade. Dessutom är det ett bekymmer att den kunskap som strokeforskningen hittills resulterat i inte kommer alla patienter till del. I många fall skiljer sig behandling och rehabiliteringsinsatser mellan sjukhusen.
Behandling vid hjärnblödning
För patienter med intracerebral blödning ligger dödligheten på över 30 procent och ännu högre för dem som står på blodförtunnande medel. Kunskapen är begränsad när det gäller behandlingen av dessa patienter. Man vet att en sänkning av blodtrycket ger effekt, men behöver fler verktyg för att kunna minska skadan och rädda liv. Det pågår studier kring flera åtgärder som skulle kunna sättas in tidigt i förloppet, gärna i kombination. Förutom blodtryckssänkning vill man bland annat tidigt koppla in neurokirurgisk expertis, och ta bort effekten av blodförtunnande medel hos patienter som står på detta vid insjuknandet.
Utvidgad användning av reperfusion
Reperfusion innebär att blodflödet i ett kärl återställs. Vid akut ischemisk stroke används proppupplösande trombolys upp till 4,5 timmar efter insjuknandet och trombektomi kan i vissa fall göras upp till 24 timmar efter insjuknandet.
Det finns dock studier som tyder på att trombolysbehandling kan ges ända upp till 9 timmar efter insjuknandet hos patienter med räddningsbar hjärnvävnad och som inte ska behandlas med trombektomi. Forskningen om utökade tidsfönster och möjligheter att behandla med trombolys och trombektomi fortsätter.Skydd för hjärncellerna
Ett stort och aktuellt forskningsområde rör neuroprotektion, det vill säga hur man ska kunna skydda nervcellerna i hjärnan vid nedsatt blodcirkulation. Fördelen med en sådan behandling är att den skulle kunna ges oavsett om det rör sig om en hjärnblödning eller hjärninfarkt, och att behandlingen därmed kan sättas in redan i ambulansen.
Stimulans av hjärnans reparation
Efter de första månaderna efter stroke återfår strokepatienten successivt alltmer hjärnfunktion. Det betyder att hjärnan har möjlighet att självläka och omorganisera funktioner. För dagens experimentella och kliniska strokeforskare är det därför en stor utmaning att finna metoder som stimulerar nybildning av nervcellsnätverket efter stroke.
Genforskning
De bakomliggande riskfaktorerna bakom hjärtinfarkt och stroke liknar varandra. I dag vet man att livsstilen har betydelse, men även att den genetiska faktorn – att man ärver ett anlag – kan öka risken för insjuknande. Genom att studera ärftliga anlag hoppas forskarna kunna få kunskap om nya mekanismer bakom stroke, kunskap som i förlängningen kan leda till nya behandlingar.
Jakten på biomarkörer
En del forskning är inriktad på att finna nya biomarkörer, det vill säga ämnen i blodet, som är kopplade till ökad risk för stroke, både hos den allmänna befolkningen och hos personer med förmaksflimmer. Biomarkörer kan också potentiellt komma till användning för att tidigt skilja stroke från andra orsaker till strokesymptom. Kunskap om sådana biomarkörer kan hjälpa forskningen att ta fram nya strokeförebyggande behandlingar.
Stroke hos unga
Var sjätte stroke drabbar personer yngre än 65 år och hos en stor andel är orsakerna okända. Observationsstudier har visat på en koppling mellan ångest, depression och psykisk ohälsa tidigt i livet och risk för stroke. Andra observationsstudier har sett en koppling mellan låg födelsevikt och risk för stroke. Mer forskning behövs om varför unga drabbas av stroke och hur de ska behandlas.
Källa: Hjärt-Lungfondens skrift om Stroke.
Vetenskapligt ansvarig: Bo Norrving, tidigare professor i neurologi vid Lunds universitet och överläkare vid Skånes universitetssjukhus.
Uppdaterat: 2025-04-28